Bildstrecke: Jetzt auf Pfeil oder Punkte klicken und Bildstrecke zu Top 4 Herausforderungen der ambulanten Pflegedienste und Pflegeinrichtungen seit der e-Rezepteinführung oben ansehen.
Was sind die Top 4 Herausforderungen in der Pflege zum eRezept?
Aus über 500 Gesprächen mit ambulanten Pflegediensten und Pflegeeinrichtungen seit der Einführung des eRezepts haben wir die Top 4 Herausforderungen rund um das eRezept und die Medikationsbeschaffung aus Sicht der professionellen Pflege herauskristallisiert.
Die Top 4 Herausforderungen aus Sicht der professionellen Pflege sind:
- Chaos bei unterschiedlichen Rezepteinlösewegen: Unterschiedlich gelebte Rezept-Einlösewege der Ärzte wie Rezept auf Chipkarte bzw. Versichertenkarte, per QR-Code in Papierform oder als klassisches rosa Rezept führen zu erhöhten Organisationsaufwand und mangelnder Transparenz bei Pflegeunternehmen.
- Erhöhter Logistikaufwand für das Pflegepersonal: Chipkarten müssen vermehrt physisch im Rahmen der Medikationsbeschaffung durch das Pflegepersonal transportiert werden. Resultat: Hin- und her-Fahrten der Chipkarten und Medikation zw. Klient, Arzt und Apotheke.
- Längere Wartezeiten bei Ärzten und Apotheken: Das Pflegepersonal hat häufiger und längere Aufenthalte in Arztpraxen und Apotheken – bedingt durch das Abholen, in Warteschlange stehen und Einlesen der Chipkarten vor Ort.
- Fehleranfälligkeit der Rezeptübertragung zw. Arzt und Apotheke: Zeitversetzte oder fehlerhafte Übertragung des Rezepts zwischen Arzt und Apotheken führt zu Leerfahrten oder erneuten Besuchen durch professionell Pflegende.
Welche Konsequenzen hat das eRezept für die Pflege?
Die genannten Herausforderungen seit der Einführung des e-Rezeptes haben ernsthafte Konsequenzen für Pflegeunternehmen, Pflegepersonal und Patienten. Konkret: Der Mehraufwand, bedingt durch das eRezept, führt zu:
- Zusätzliche Personalengpässe: Der Mehraufwand durch das Handling des eRezepts hat die Konsequenz, dass Pflegekräfte mehr Zeit für Rezept- und Medikationsbeschaffung aufwenden müssen, was die Zeit für die direkte Patientenversorgung reduziert. Dies verschärft bestehende Personalengpässe, insbesondere in einem ohnehin belasteten Sektor.
- Unwirtschaftlichkeit bei Pflegeunternehmen: Erhöhter e-Rezept-Aufwand ohne ausreichende Refinanzierungsmöglichkeiten kann die Wirtschaftlichkeit insbesonderer kleinerer Pflegeunternehmen gefährden.
- Refinanzierung durch höhere Servicegebühren bei Patienten: Um die zusätzlichen Kosten zu decken, sind Pflegeunternehmen gezwungen, die Servicegebühren für die Medikationsbesorgung der Patienten zu erhöhen. Dies ist zwar eine weitere finanzielle Belastung für Patienten und deren Familien, jedoch aus Pflegeunternehmenssicht aufgrund des Mehraufwands gerechtfertigt (siehe auch folgender Artikel).
- Frustriertes Pflegepersonal & Patienten: Der erhöhte administrative Aufwand und die daraus resultierenden Verzögerungen in der Medikamentenversorgung könnten sowohl bei Pflegepersonal als auch bei Patienten zu Frustration und Unzufriedenheit führen. Dies kann die Arbeitsmoral negativ beeinflussen und das Vertrauen der Patienten in die Pflegequalität schwächen.
Wie wird der Mehraufwand durch das eRezept refinanziert?
Offiziell vereinbarte Refinanzierungsquellen mit der Pflegekasse bzw. Krankenkasse für die erbrachten Leistungen der ambulanten Pflegedienste oder stationären Pflegeeinrichtungen für das Einholen von Rezepten bei den Ärzten und der anschließenden Medikationsbesorgung gibt es nicht. Nachwievor hat auch die Hauskrankenpflege-Richtlinie (Nr. 26) bei Verordnung häuslicher Krankenpflege hierfür keine Zusatzvergütung vorgesehen, auch wenn diese Aktivitäten für das ordentliche Richten bzw. Stellen der Tabletten eine Grundvoraussetzung sind und häufig von den Betroffenen oder Angehörigen nicht übernommen werden können – zum Dilemma der Pflegedienste.
Es gibt jedoch eine gelebte Lösung zur Refinanzierbarkeit der Mehraufwände: Laut Umfrage wird bei fast allen ambulanten Pflegediensten mittlerweile eine Privatzahlergebühr für das Besorgen von Rezepten & Medikation zwischen 15-30 Euro pro Monat bei den Patienten erhoben. Alternativ kann der Mehraufwand laut Magazin PDL Konkret 4/24 auch durch den Entlastungsbetrag (§45b) oder als Pflegesachleistung (§36– „Bewältigung und Gestaltung des alltäglichen Lebens im häuslichen Umfeld“) abgerechnet werden.
Welche Lösungen gibt es für die eRezept-Herausforderungen?
Nach offiziellen Planungen der Gematik, der staatliche IT-Betreiber des Deutschen Gesundheitswesens, wird es eine pflegespezifische eRezept-Lösung erst 2026 geben. Wie diese genau aussieht, ist bisher unklar. Ein Überblick über die Gematik-Planung bis 2028 hier.
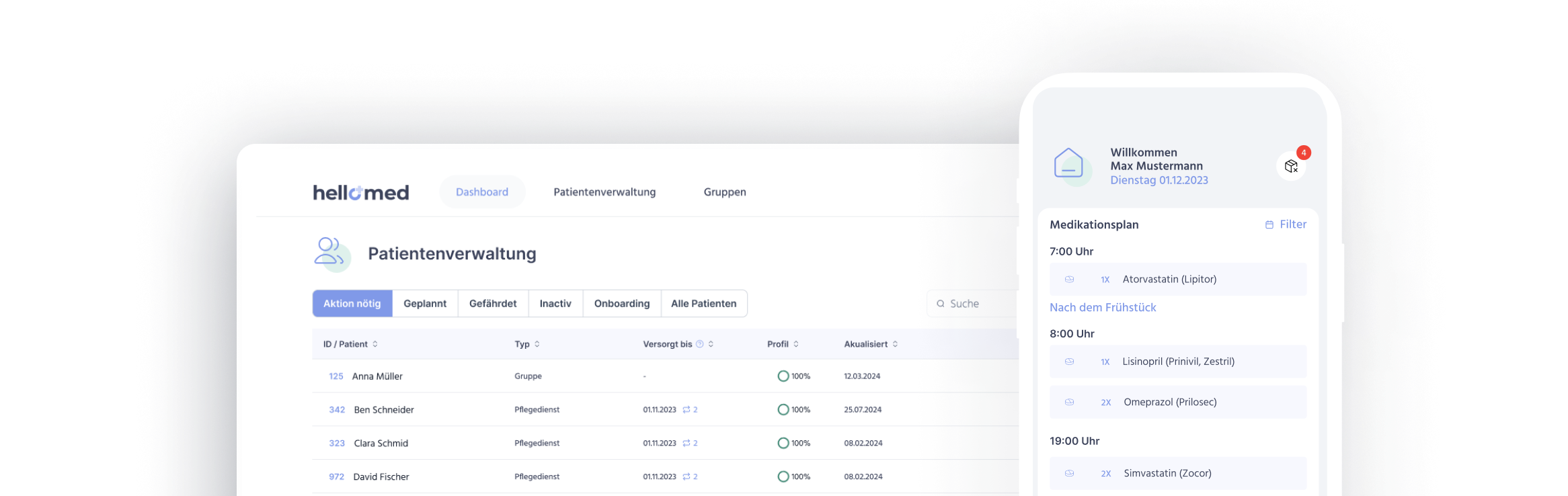
Für die Pflegeunternehmen, die nicht warten wollen, bieten auf die Pflege-spezialisierte Apotheken wie hellomed folgende Lösung an:
- Automatische Rezeptanforderungen bei Haus- und Fachärzten: Pflegeunternehmen können durch spezialisierte Apotheken automatisiert Rezepte bei den Ärzten anfordern – qualitätsgesichert durch Apotheker. Die Auslösung der Rezeptanforderung beruht auf einer Reichweitenberrechnung des digital gepflegten Medikationsvorrats. Die Rezepte müssen so nicht mehr ad-hoc bei Auslauf der Medikationspackungen durch das Pflegepersonal manuell per Fax oder Email bei den Ärzten angefragt werden.
- Einlösewege und Rezeptmanagement transparent und zentral organisiert: Durch Tools wie von hellomed können Pflegekräfte eine zentrale Übersicht über den Bearbeitungsstatus jedes Rezeptes jederzeit einsehen und den Fortschritt im Rezeptprozess nachverfolgen und so die volle Kontrolle beibehalten. Apotheken wie hellomed kümmern sich selbstständig um den pünktlichen Erhalt der Rezepte – einlösewegübergreifend. Somit müssen Pflegekräfte sich nicht mehr selber um die Rezepte kümmern und vermeiden zeitintensive Arztkommunikation um den Status und Erhalt der Rezepte.
- Einfache Medikationsbeschaffung & Medikationsänderungen durch 3 Klicks: Die Medikationsbeschaffung erfolgt anschliessend auch nachverfolgbar und die Medikamente werden entweder verblistert (vorsortiert) oder in klassischen Medikamentenpackungen innerhalb von 24 Stunden an die Einrichtung geliefert. Dies passiert qualitätsgesichert durch einen pharmazeutischen nach GDP zertifizierten Lieferdienst. Auch in der Pflege häufig übliche Medikationsänderungen bei multimorbiden Patienten können durch 3 Klicks ad-hoc direkt durch die Web-App erfolgen.
- Vermeidung zusätzlicher Fahrten zu Arztpraxen & Apotheken: Durch die Digitalisierung der Medikationsbeschaffung und Vereinfachung der Kommunikation zwischen allen Leistungserbringern im Versorgungsprozess entfallen viele unnötige Fahrten für das Pflegeunternehmen zw. Klient, Arztpraxen und den Apotheken, was Zeit und Ressourcen spart. Dies erhöht die Versorgungssicherheit im Pflegealltag und reduziert die Belastung für das Personal, wenn doch mal was auf die Schnelle besorgt werden muss.

Fazit
Das eRezept mag nun nach einem halben Jahr nach der eRezept-Einführung im Alltag der Endkunden mehr und mehr ankommen. Bei professionell Pflegenden jedoch ist aktuell leider das eRezept noch mehr Fluch als Segen, da es die Arbeit verkompliziert. Unflexible eRezepte auf der Versichertenkarte, umständliche eRezept-Einlösungen bei der Apotheke und häufige eRezept-Störungen sind nur einige der genannten Herausforderungen seitens der Pflegekräfte. Es gibt jedoch Lösungen wie von hellomed, die hier für Ablösung der Herausforderungen professionell Pflegender rund um das eRezept und der Medikationsbeschaffung schaffen. Und das, ohne auf staatliche Institutionen wie die Gematik bis 2026 zu warten.
Hintergrundinformationen zur eRezeptumfrage
- Methode: Qualitative Telefoninterviews & Vorortgespräche
- Wer hat befragt: Tim Bogdan – unterstützt durch hellomed-Team
- Zeitraum: 15. Dezember bis 01. Juli 2024
- Anzahl der geführten Gespräche: n=508
- Befragte Teilnehmer: Ambulante Pflegedienste (452) & stationäre Pflegeeinrichtungen (56)
Mehr Informationen gewünscht?
Sie sind neugierig und wollen mehr Informationen zu hellomed erhalten? Wir bieten Ihnen ein kostenloses Beratungsgespräch inklusive Live-Vorstellung der hellomedOS Software an.